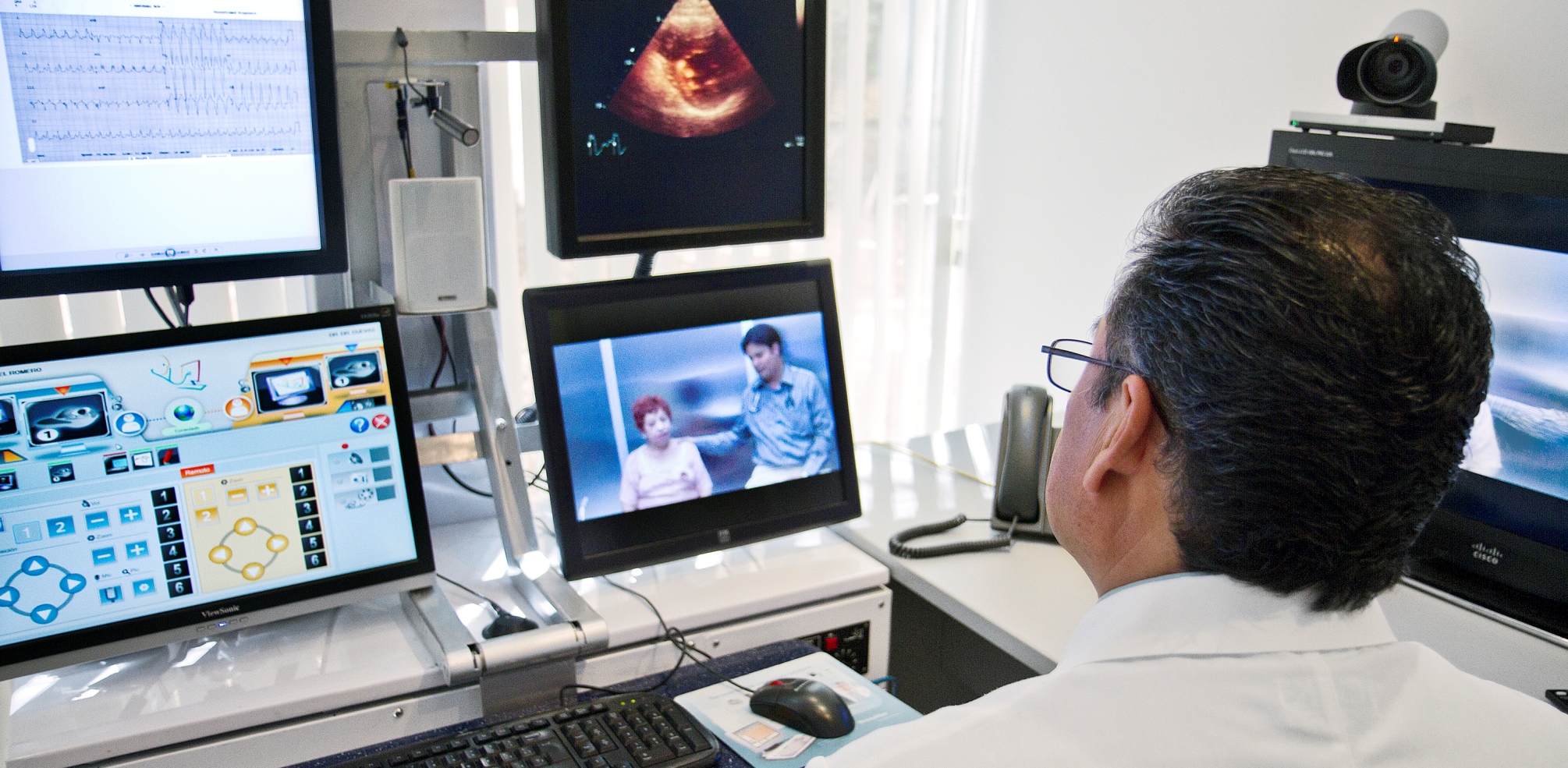
Après quinze d’échec de numérisation de notre système de santé, l’État franchit bien tardivement le pas de passer de l’expérimentation à l’intégration dans le droit commun des technologies numériques. Une négociation conventionnelle entre l’Assurance Maladie et les syndicats représentatifs des médecins libéraux pour le développement de la télémédecine en France vient d’être lancée le 18 janvier dernier. Même si les conditions de succès du déploiement de la télémédecine ne pourront pas être satisfaites à l’issue de cette négociation, elle va évaluer la capacité d’adaptation du système aux défis technologiques du XXIème siècle.
Les leçons non tirées de quinze ans d’échec
La numérisation de notre système de santé est déjà une longue histoire d’espoirs déçus et d’échecs retentissants pour les pouvoirs publics. Le dossier médical personnel (DMP) est un projet public lancé par l’État en août 2004.
La numérisation de notre système de santé est déjà une longue histoire d’espoirs déçus et d’échecs retentissants pour les pouvoirs publics. Le dossier médical personnel (DMP) est un projet public lancé par l’État en août 2004. Renommé dossier médical partagé en 2015, le DMP concerne moins d’1% de la population malgré un investissement total supérieur à 1 milliard d’euros. En décembre 2009, les Parlementaires ont voté une loi de financement de la sécurité sociale qui prévoyait déjà de financer dans le droit commun la téléconsultation et la télé expertise. Elles sont inexistantes en ville et embryonnaires à l’hôpital en 2018. Que s’est-il passé depuis 2009 ?
La première source d’échec est liée à la gouvernance. Craignant un dérapage des comptes de la sécurité sociale (preuve d’une incompréhension totale de la logique économique de l’innovation), les Pouvoirs Publics se sont opposés à l’intégration dans le droit commun de la télémédecine. Ils ont préféré promouvoir des expérimentations financées à partir du Fonds d’intervention régional (FIR) piloté par les agences régionales de santé (ARS). Les ARS ont utilisé l’enveloppe dédiée du FIR (40 millions euros/an) uniquement pour des investissements de projets et non pour financer des pratiques professionnelles. Lorsque la cour des Comptes a voulu évaluer ces expérimentations en 2017, elle n’en a trouvé aucune trace, les qualifiant « d’échec complet ».
C’est donc l’échec d’une gouvernance technocratique (les ARS entre autres) se pensant mieux placer pour « organiser » la médecine à la place des professionnels, n’évaluant pas les performances de ses projets en santé, responsable d’une gabegie phénoménale d’argent public.
La deuxième source est de nature technologique. Trois socles technologiques sont indispensables pour développer la télémédecine : les technologies de l’information et de la communication (systèmes d’information des hôpitaux et des professionnels de santé, DMP), les supports de télésanté (infrastructures de réseaux de santé) et les produits et services de télémédecine (logiciels et équipements). Le premier socle constitue un préalable à la mise en place du second, lui-même étant un prérequis incontournable à l’établissement du troisième, la télémédecine. Aucun des 3 socles n’est assez solide aujourd’hui.
Cet obstacle technologique donne un caractère virtuel aux négociations conventionnelles en cours.
Last but not least des leçons à tirer, l’absence de pédagogie envers les professionnels sur la vision et les implications d’une innovation comme la télémédecine. C’est un phénomène disruptif, i.e. qui vient « rompre » (dis…rumpere) une organisation existante. L’implantation de la télémédecine va « briser » l’organisation actuelle des soins, pour la recomposer en une nouvelle organisation de produits et services plus facile d’utilisation, plus performante et moins coûteuse.
Ceux qui s’opposeront à cette évolution disparaitront progressivement au profit de nouveaux acteurs, comme dans les autres secteurs déjà disruptés. Le retard pris se traduit déjà par l’arrivée de plateformes de téléconsultation et de cabines de télémédecine des assureurs privés, qui détruiront les fondements de solidarité, d’égalité et de liberté de notre système de santé si ces acteurs se substituent aux professionnels de santé libéraux et salariés des établissements
Une négociation conventionnelle hautement symbolique pour l’exercice libéral
Les quatre conditions de succès pour développer une innovation disruptive ont été conceptualisées depuis une dizaine d’années : une technologie innovante et simplificatrice, un modèle économique innovant, un écosystème économiquement cohérent et une régulation facilitatrice. Nous avons vu supra que le facteur technologique est un frein bloquant qui demeure. Au mieux, la négociation conventionnelle donnera naissance à un modèle économique. Quant à l’écosystème, la seule présence des médecins à la négociation anéantit toute vision écosystémique. Pour la régulation, elle n’est pas du ressort de l’assurance maladie. A ce stade, elle réduit le financement dans le droit commun à la téléconsultation et à la télé expertise alors que le levier télésurveillance est le plus puissant pour baisser les coûts des pathologies chroniques.
Réduite à satisfaire un facteur clé de succès sur quatre, cette négociation est pour autant importante pour l’avenir de notre système de santé. Le déploiement de la télémédecine est plus facile dans le cadre d’un système national public de santé comme au Royaume Uni où la plupart des acteurs sont salariés. Pour l’exercice libéral français, l’enjeu est stratégique : démontrer que son modèle économique peut s’adapter aux disruptions technologiques en cours. Pour le modèle français, l’enjeu est la capacité à conserver une pluralité de types d’exercice et une mixité public privé dans le nouveau monde et à en faire un atout comme dans l’ancien monde.
Le nouveau modèle économique doit inciter le médecin à faire de la télémédecine quand c’est approprié et à rendre attractif de nouveau l’exercice libéral en le modernisant (et en améliorant l’environnement de travail). Le propre de l’innovation disruptive est de baisser les coûts de production tout en améliorant la qualité. Pour en faire pleinement profiter le patient, les professionnels qui font la télémédecine doivent bénéficier dès le début de son déploiement Ne refaisons pas les erreurs de la chirurgie ambulatoire dont la promotion a été faite sur le motif des économies générées sans qu’elle ne bénéficie aux professionnels, ni ne permette la restructuration de l’offre de soins.
Les économies générées dans la prise en charge annuelle d’un patient chronique (moindre recours à l’hôpital par exemple) doivent être redistribués aux professionnels de santé d’une part et investies dans la restructuration de notre système de santé d’autre part.
Le pire serait de se contenter d’établir un tarif d’acte de télémédecine, sans aucun modèle incitatif et d’évaluation associé.
Quant à la lutte contre les déserts médicaux, la télémédecine n’a pas vocation à remplacer une présence suffisante de médecins sur l’ensemble du territoire. Mais sa généralisation contribuera à rendre de nouveau attractif l’installation de la nouvelle génération et à repenser les modes d’exercice. C’est en réalité le principal enjeu à court terme de cette négociation.
Frédéric Bizard